در این نوشته می خوانید:
- 1 تحلیل ریشه دندان چیست؟
- 2 دسته بندی انواع تحلیل ریشه
- 3 عوامل خطرزای تحلیل ریشه در طول درمان ارتودنسی
- 4 مکانیزم ارتودنسی با ریشه های دندان ها چکار می کند؟
- 5 شناسایی تحلیل در اواسط دوره درمان
- 6 در صورت مشاهده تحلیل ریشه چه باید کرد؟
- 7 دوره ترمیم ریشه تحلیل رفته
- 8 تقویت روند ترمیم با فرایندهای کمکی
- 9 نتیجه گیری
تحلیل ریشه اتفاقی است که می تواند هر زمانی در طول درمان ریشه رخ دهد و منجر به بروز مشکلاتی در پیش بینی وضعیت دندان و ثبات نتایج درمان شود. تمرکز تحقیقات اخیر روی علل و ارتباط تأثیری و نیز گزینه های پیشگیرانه یا درمانی به منظور مبارزه با این اتفاق ناخوشایند است.
بررسی ها مهمترین فاکتورها را عوامل ژنتیکی و نیز جنبه های مولکولی روند درمان می دانند و به ارتودنتیست ها این امکان را می دهند تا مشخص نماید کدام بیمار مستعد بروز این مشکل است. سوابق پزشکی صحیح، بررسی عوامل مستعد کننده، ارزیابی های رادیوگرافیک برای ایجاد تغییرات در ساختار ریشه و طراحی با دقت و به کار گیری مکانیک ارتودنسی می تواند بروز تحلیل ریشه را کاهش دهد.
در این مقاله قصد داریم به بیان نکات مربوط به این اتفاق، روش های شناسایی آن در طول مراحل اولیه، و مداخله به موقع برای جلوگیری از پیشرفت آن بپردازیم.
تحلیل ریشه دندان چیست؟
تحلیل ریشه یکی از پیامدهای ناخواسته اما شایع درمان ارتودنسی است که سال هاست موجب نگرانی ارتودنتیست ها و بیماران می شود. از نخستین بار که این مفهوم شناسایی شد تاکنون تحقیقات زیادی در این زمینه و برای کنترل و پیشگیری از آن انجام شده است. نشان داده شده است که از بین تمام عوامل خطرزا، اعمال فشار ارتودنتیک نقش مهمی در تحلیل ریشه دندان ها ایفا می کند.
علاوه بر این نشان داده شده است که تحلیل ریشه می تواند در طول یا بعد از درمان ارتودنسی هم اتفاق بیفتد و ثبات نتایج درمان و طول عمر دندان را دچار مشکل سازد.
روند تحلیل ریشه ارتباط نزدیکی با حادثه و نکروز الیاف پریودنتال لیگامان دارد. وقتی فشارهای شدید ارتودنتیک طی یک بازه زمانی طولانی مدت (هفته ها یا ماه ها) به دندان ها وارد می شود، ممکن است به سرعت نکروز (مرگ) الیاف پریودنتال لیگامان اتفاق بیفتد.
لوکوسیت های مدافع که از مویرگ های الیاف پریودنتال لیگامان خارج می شوند حاوی نمونه هایی است که خیلی سریع با یکدیگر تلفیق می شوند تا سلول های چند هسته ای تشکیل دهند، که قادر به جذب بافت های معدنی شده هستند (استخوان و ریشه های دندان ها).
تحلیل خارجی آپیکال ریشه زمانی آغاز می شود که لایه های محافظت کننده سمنتوبلاست ها، در روند مرگ بافت الیاف پریودنتال لیگامان اختلال ایجاد کنند، و دچار آپوپتوز (مرگ برنامه ریزی شده سلول ها که در ارگانیسم های چند سلولی اتفاق می افتد) شوند و ادونتوکلاست ها را قادر می سازد سمنتوم و عاج دندان را جذب کند.
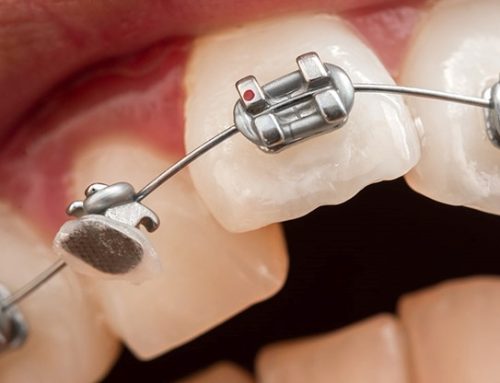
در ابتدا، لایه محافظت کننده سمنتوم برداشته می شود که یک سطح سمنتال خام به جا می گذارد که مورد حملات ادونتوکلاست ها قرار می گیرد. تحلیل یا همان جذب بیشتر در تصاویر رادیوگرافی و در مناطق آپیکال ریشه قابل مشاهده است زیرا یک سوم آپیکال ریشه پوشیده از سمنتوم سلولی است که متکی به سلول های فعال و عروق حمایت کننده است، که از دست رفتن آنها باعث می شود منطقه در برابر تروما و واکنش های سلولی مرتبط با صدمات، آسیب پذیر شود.
بر اساس گزارشات، عروق خونی 47% از فضای PDL در منطقه آپیکال را اشغال می کنند، در مقایسه با 4% در انتهای سرویکال ریشه. بعلاوه، حالت سفتی و کششی سمنتوم، از بخش سرویکال تا بخش آپیکال، کاهش می یابد و باعث می شود منطقه آپیکال مستعد جذب و تحلیل شود. علاوه بر این، نقطه اتکا (محور چرخش) جابجایی دندان (مرکز چرخش) نسبت به نیمه آپیکال ریشه، در طول جابجایی نوک دندان، اکلوزال است.
این، همراه با تفاوت هایی که در مسیر فیبرهای پریودنتال وجود دارد، احتمالاً منجر به افزایش آسیب به بخش های آپیکال و یک سوم میانی ریشه می شود.
دسته بندی انواع تحلیل ریشه
دسته بندی های اولیه تحلیل ریشه تنها وخامت بالینی فرایند را مد نظر قرار می داد. بر اساس این توصیف، یک اتفاق جذب کننده می تواند تنها سطوح خارجی ریشه دندان را تحت تأثیر قرار دهد، که امکان بازسازی یا تغییر شکل کامل (جذب سمنتوم یا سطح) را حفظ می کند. در عوض، تحلیل و جذب ریشه می تواند به داخل عاج دندان برسد و منجر به بروز تغییرات ساختاری (تحلیل عاج دندان) یا بیشتر شود، و ادامه پیدا کند تا منجر به تحلیل کامل بافت های سخت شود که باعث کوتاهی ریشه دندان (تحلیل پیرامونی ریشه) خواهد شد.
در یک دسته بندی، تحلیل ریشه دندان به دو دسته داخلی و خارجی تقسیم می شود. تحلیل ریشه داخلی از داخل پالپ آغاز می شود و تحلیل ریشه خارجی خود به دو دسته آپیکال و لترال تقسیم می شود. روند ترمیم و بهبود زمانی آغاز می شود که فشار اعمال شده مداوم و بی وقفه نباشد، و باعث کاهش سمنتوم غیر سلولی شود که پس از آن ته نشینی سمنتوم سلولی اتفاق می افتد، که معمولاً حداقل 6-8 هفته طول می کشد تا تأثیر آن در تصاویر رادیوگرافی قابل مشاهده باشد.
سیستم درجه بندی تحلیل ریشه از این قرار است: درجه 0- بدون تحلیل، درجه 1- تحلیل خفیف، ریشه دارای طول عادی که تنها رنگی غیر عادی در آن قابل مشاهده است، درجه 2- تحلیل متوسط، قسمت های کوچک تحلیل ریشه با اَپِکسی که از خود کانتور نسبتاً مستقیمی نشان می دهد، درجه 3- تحلیل قابل تشخیص، از دست رفتن تقریباً یک سوم طول ریشه، درجه 4- تحلیل شدید، از دست رفتن بیش از یک سوم طول ریشه.
عوامل خطرزای تحلیل ریشه در طول درمان ارتودنسی
مروری بر مقالات منتشر شده در این زمینه به شناسایی یک دسته عوامل خطرزا ختم شد که وقتی دندان ها تحت مکانیزم ارتودنسی قرار می گیرند، آنها را بیشتر مستعد تحلیل ریشه می کنند. این عوامل می توانند تحت عنوان عوامل کلی یا موضعی دسته بندی شوند.
عوامل کلی
سن بیمار در ابتدای آغاز درمان
گرچه اکثر گزارشات حاکی از این هستند که ارتباط ضعیفی بین سن بیمار در ابتدای درمان و بروز تحلیل ریشه وجود دارد، اما تعدادی از تحقیقات نشان داده اند، بروز این مشکل در افراد بزرگسال بیشتر خواهد بود. دلایلی که برای افزایش تحلیل ریشه دندان در افراد بزرگسال ارائه شده اند به عنوان کاهش خونرسانی به بافت های پریودنتال و کاهش حالت ارتجاعی آن، نازک تر شدن سمنتوم و اتصال محکم آن در قسمت یک سوم آپیکال ریشه دندان در افراد بزرگسال، و در نتیجه افزایش احتمال تحلیل ریشه.
جنسیت
گرچه اکثر مطالعات گزارشات اندکی مبنی بر ارتباط بین جنسیت و بروز تحلیل ریشه دندان ارائه کرده اند، اما در برخی از آنها آمده است مقدار بسیار اندکی افزایش تحلیل ریشه دندان در مردان، طی درمان ارتودنسی مشاهده شده است. بعلاوه، در برخی گزارشات به طور ترکیبی و همزمان آمده است مردان و زنان مستعد بروز تحلیل ریشه دندان در طول درمان ارتودنسی هستند، که باعث می شود متخصصان سر در گم باقی بمانند.
در تحقیقات دیگر مشاهده شده است اختلاف نتایج در جنسیت به تفاوت ساختار ریشه دندان ها و شکل پیپت- مانند ریشه های دندان های جلو در مردان مربوط می شود که باعث می شود بیشتر مستعد تحلیل ریشه باشند. بر اساس نظریات، در تمام گروه های قومی، ریشه های دندان های زنان کوتاه تر از ریشه های دندان های مردان است.
نژاد و قومیت
تفاوت های قومیتی قابل توجه است زیرا در برخی گزارشات آمده است که آسیایی ها در مقایسه با قفقازی ها و اسپانیایی ها کمتر مستعد تحلیل ریشه دندان هستند. در تحقیقی که روی ارتفاع ریشه دندان ها قبل از درمان روی چهار نژاد انجام شد مشخص شد ریشه دندان های قفقازی ها و اسپانیایی ها در مقایسه با ریشه دندان های آسیایی ها و آمریکایی های آفریقایی بلندتر است.
تنها استثناء برای این مقادیر دندان های پرمولر دوم ماگزیلا بودند که ارتفاع آنها در آسیایی ها در مقایسه با قفقازی ها بیشتر بود. این یافته ها به این صورت تعبیر شدند که در مقایسه با ریشه های بلندتر یا ریشه هایی که شکل متفاوتی دارند، کمتر احتمال می رود ریشه های کوتاه (آسیایی ها، آمریکایی های آفریقایی، و زنان) تحت تأثیر تحلیل ریشه قرار بگیرند.
بیماری های سیستمیک و داروها
ارتباط نزدیکی وجود دارد بین سیستم ایمنی و روند تحلیل ریشه که نشان داده شده است در بین بیمارانی که آلرژی و آسم دارند بیشتر شیوع داشته باشد. بالا رفتن سطح IgE در بیمارانی که از آسم و آلرژی ارثی رنج می برند وجود دارد. آسم، به صورت ویژه منجر به از دست رفتن تعادل لنفوسیت های T کمک کننده 1 و لنفوسیت های T کمک کننده 2 می شود، که گزینه دوم مسئول سنتز ریوی و آزاد شدن واسطه های التهابی مانند اینترلوکین های 4، 5، 6، و 31 است.
سیتوکین های آزاد شده سلول های التهابی را به ریه جذب می کنند که ترشح هیستامین، پروستاگلاندین ها، و لوکوترین های بیشتر را آغاز می کند. این مولکول های سیگنال دهنده وارد چرخه می شوند و به الیاف پریودنتال لیگامان می رسند، جایی که قادرند با سلول های هدف که در تغییر شکل و جابجا کردن دندان ها نقش دارند تعامل پیدا کنند.
بعلاوه، اعمال فشار شدید ارتودنتیک در بیماران آسمی، اغلب منجر به فشردگی و نکروز بافت و فعالیت های بعدی سلول های کلاست می شود که منجر به تحلیل و جذب بافت سخت می شود. علاوه بر آسم، بیماری همراه با چرخش پایین استخوان، مانند از کار افتادن یا نقص غده تیروئید، می توانند منجر به افزایش فشار روی ریشه دندان ها پس از اعمال فشار ارتودنتیک شود و به تحلیل ریشه دندان ختم خواهد شد.
تجدید نظر در مورد ارتباط ژنتیک
در تعداد زیادی از تحقیقات تلاش شده است تا تحلیل ریشه دندان به ویژگی های ژنتیکی افراد ربط داده شود و مشخص شده است که هموزیگوسیتی های فرد برای IL‐1β (+3953) آلل 1، در مقایسه با افرادی که هوموزیگوسیت نیستند، یک افزایش 6/5- لایه در خطر تحلیل ریشه دارند.
در این افراد ترشح IL‐1 کاهش می یابد که منجر به واکنش تغییر شکل کمتر استخوان ها (تحلیل یا جذب) و آسیب بیشتر به ساختار ریشه می شود. ژن دیگری که ارتباط نزدیکی با تحلیل ریشه دارد TNFRSF11A است که کد پروتئین تغییر شکل استخوان RANK است. کاهش ماهست هر ژن که در تغییر شکل استخوان نقش دارد، منجر به تمرکز فشار روی ریشه های دندان ها و احتمالاً تحلیل جذبی ریشه می شود.
عوامل موضعی
اکثر مطالعات پیشنهاد داده اند که دندان های پیش وسطی بیشتر مستعد تحلیل ریشه هستند. با این حال، دو مطالعه دیگر نشان داده اند که دندان های جانبی بیشتر تحت تأثیر قرار گرفته اند و پس از آن دندان های مولر و دندان های نیش. شایع ترین تحلیل ریشه در قوس دندانی پایین دندان نیش و پس از آن دندان های جانبی و وسط هستند.
در برخی تحقیقات دیگر بیشترین تحلیل در قسمت دیستال ریشه دندان های مولری اتفاق افتاده بود که به خاطر باز بودن بایت که در نتیجه فشرده شدن ریشه های دیستال در حفره استخوانی خود، خمیدگی های تکیه گاه (انکوریج) در قسمت مزیال دندان های مولر قرار گرفته بود.
سابقه قدیمی تروما و تحلیل ریشه قبل از درمان ارتباط مستقیمی با تحلیل ریشه ای دارند که در طول درمان ارتودنسی مشاهده می شوند. بین طول ریشه و تحلیل نیز ارتباطی مستقیم وجود دارد. افزایش تراکم عاج دندان پس از درمان اندودانتیک، در مقایسه با دندان زنده، موجب بروز مقاومت در برابر روند تحلیل می شود.
جالب آنکه، تحلیل جزئی در ریشه هایی مشاهده شده بود که قسمت آپیکال آنها شکل تیز دارد و بیشترین تحلیل در ساختار آپیکال نوک تیز، مخروطی، یا منحرف مشاهده شده بود. این مشاهدات ممکن است با فشاری قابل توضیح باشند که در محور طولی با اعمال فشار ارتودنتیک با بیشترین قدرت به قسمت آپیکال ریشه دندان وارد می شود و منجر به نکروز ناشی از عدم خونرسانی موضعی می شود، که موجب از بین رفتن سمنتوم و سمنتوبلاست ها می شود و اجازه تجمع دنتینوکلاست ها را می دهد.
بنابراین، اشکال غیر عادی ریشه که در اقدامات تشخیصی قبل از درمان مشاهده شده بودند باید برای آسیب های ناشی از درمان یا خطای پزشکی، در طول درمان با احتیاط مد نظر قرار بگیرند و با دقت تحت نظارت قرار داشته باشند.
مکانیزم ارتودنسی با ریشه های دندان ها چکار می کند؟
ماهیت خطرناک درمان با ابزارهای ثابت ارتودنسی در مقایسه با ابزارهای متحرک روی ریشه های دندان ها قبلاً مورد آزمایش و بررسی قرار گرفته است. برخی دریافته اند که هیچ تفاوت چشمگیری بین نرخ تحلیل ریشه در نتیجه استفاده از هر کدام از این ابزارها وجود ندارد.
شناسایی تحلیل در اواسط دوره درمان
تصاویر رادیوگرافی پیشرفتی پری آپیکال هنوز اصلی ترین روش مورد استفاده برای شناسایی تحلیل ریشه در اواسط دوره درمان ارتودنسی هستند. سیستم های درجه بندی متعدد و ضوابطی برای اندازه گیری مقدار تحلیل وجود دارد. ابزارهای تصویربرداری دیجیتال جدیدی وجود دارند مانند توموگرافی کامپیوتری پرتو مخروطی (CBCT) با دوز پرتو افکنی کاهش یافته و دقت بالا، برای هدف شناسایی حیاتی هستند.
اصلی ترین مشکلات مربوط به استفاده از CBCT عبارتند از افزایش دوز پرتو افکنی، هزینه ها، و مشکلات مربوط به اصول پزشکی. رادیوگراف های پانورامیک که مقدار پرتوی که ساتع می کنند کمتر است، زمان کمتری از بیمار و اُپراتور گرفته می شود، و بیمار همکاری بهتری خواهد داشت، و میزان قابلیت اعتماد آن کمتر است و تأیید شده است شناسایی ساختار دقیق ریشه با آن دشوار است.
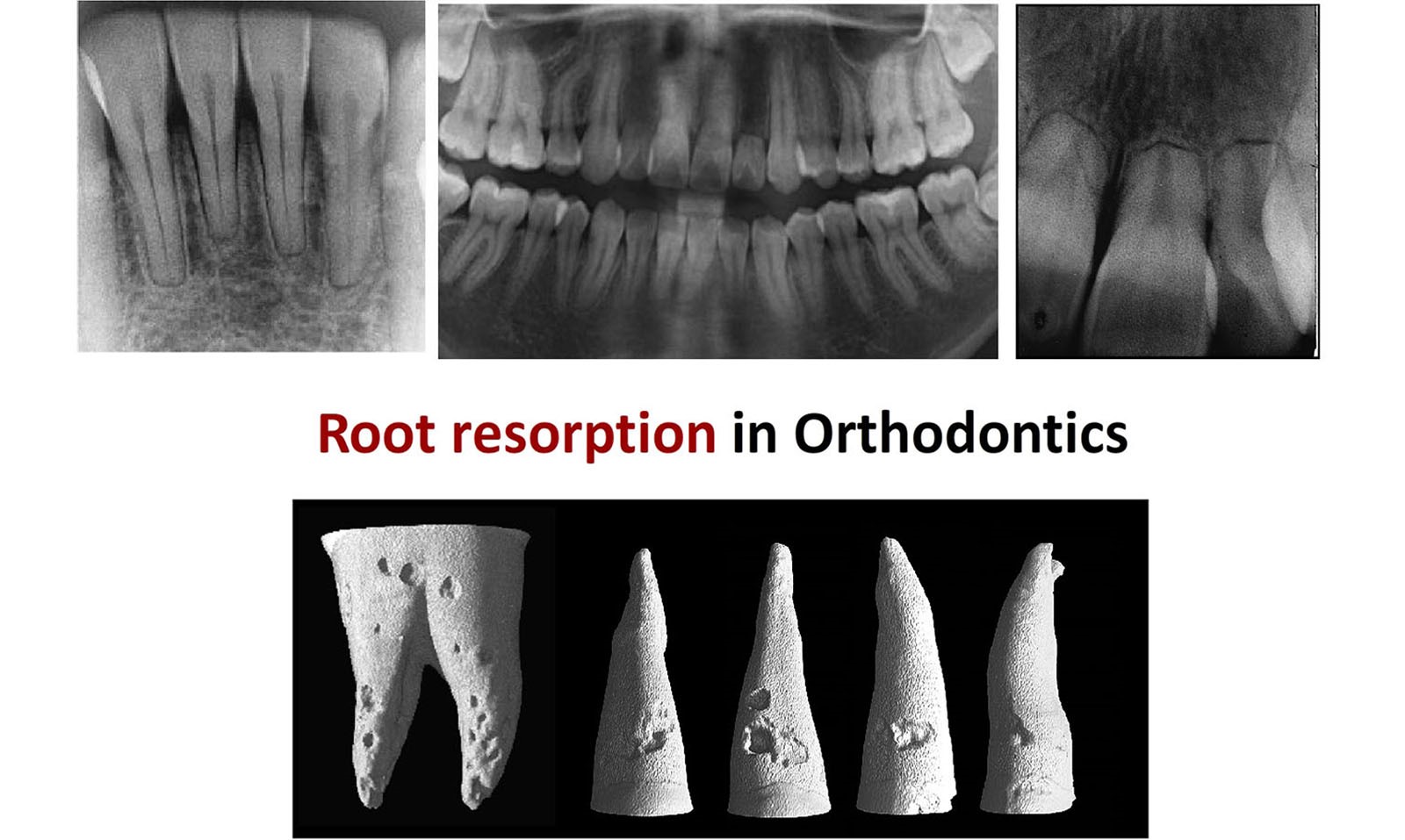
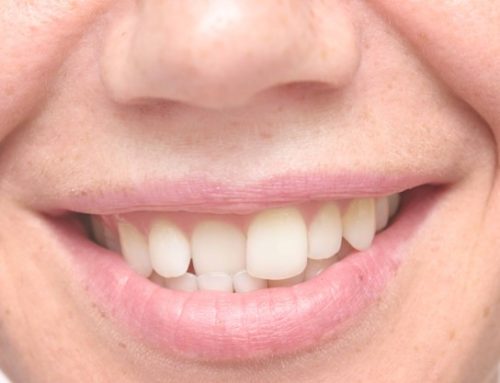
بعلاوه، ساختارهای میدلاین یا خط وسط درتصاویر رادیوگرافی پانورامیک اغلب تیره و تار هستند که باعث می شود بررسی تحلیل ریشه در دندان های مرکزی و لترال دشوار باشد. ارزیابی مقایسه ای روند تحلیل ریشه که در دندان های مرکزی جلوی دهان اتفاق می افتد از طریق IOPAR و ارتوپنتوموگراف در تصویر زیر ارائه شده است.
در صورت مشاهده تحلیل ریشه چه باید کرد؟
به محضی که تحلیل ریشه شناسایی شود، توصیه می شود روند ارتودنسی حداقل به مدت 6 ماه متوقف شود. در طول این دوره استراحت، پیش بینی می شود که حفره هایی که در نتیجه تحلیل ریشه بوجود آمده اند ترمیم شوند. فشارهای متناوب بیشتر از فشارهایی که پیوسته وارد می شوند با بافت ها سازگار هستند زیرا دسته نخست اجازه ترمیم در طول دوره استراحت را می دهند.
دوره ترمیم ریشه تحلیل رفته
با برداشتن یک فشار ارتودنتیک، تحلیل فعال ریشه ها متوقف خواهد شد و یک روند ترمیم جزئی، عملکردی یا آناتومیک آغاز خواهد شد. ترمیم جزئی زمانی اتفاق می افتد که عاج دندانی که پوشش روی آن از بین رفته است به طور ناکامل با سمنتوم جدیدی پوشش داده می شود و بخش کوچکی بدون پوشش باقی می ماند.
ترمیم عملکردی زمانی اتفاق می افتد که عاج دندانی که پوشش آن از دست رفته است به طور کامل با یک لایه نازک سمنتوم ترمیمی پوشش داده می شود اما به شکل اولیه باز نمی گردد. مشخصه ویژه ترمیم آناتومیک، که بیشتر مد نظر و مطلوب تر است، ترمیم سطوح ریشه تا حد مقدار اولیه است. ترمیم حفره های تحلیل رفتگی روی ریشه ها با رسوب سمنتوم سلولی یا غیر سلولی اتفاق می افتد.
تقویت روند ترمیم با فرایندهای کمکی
تحقیقات راه های ممکن کاهش نرخ تحلیل ریشه در طول دوره درمان ارتودنسی را مورد بررسی قرار داده اند که شامل داروها، هورمون ها، و اعمال آلتراسوند با با پالس دارای شدت کم می باشند. داروهایی که استفاده شده اند عبارتند از بیس فسفونات ها که به عنوان مسدود کننده های احتمالی تحلیل استخوان شناخته می شوند.
ویژگی های ضد التهابی تتراسایکلین ها و داروهای ضد التهابی غیر استروئیدی نیز به کاهش تحلیل ریشه کمک می کنند. هورمون هایی که روی تحلیل تأثیر مثبت دارند عبارتند از کورتیکواستروئیدها، و ال- تیروکسین که به دلیل فعال سازی دو گانه پاراتیروئید است و تغییر شکل استخوان ها که منجر به بروز فشار کمتر روی اپکس ریشه می شود. این نتایج هم از آزمایش روی حیوانات گرفته شده اند هم از تحقیقات روی انسان هایی که از این داروها استفاده می کنند.
این باعث می شود نسبت به عملی بودن برنامه های فارمولوژیکال از نظر بالینی تنها با هدف توقف روند تحلیل ریشه عدم اطمینان بوجود بیاید. با توجه به تأثیرات نامطلوبی که فارماکولوژی ممکن است روی سیستم های دیگر داشته باشد، اگر تحلیل ریشه در اواسط دوره درمان تشخیص داده شد، یک دوره استراحت حداقل 8 هفته ای بهترین گزینه می باشد.
نتیجه گیری
کاملاً مشخص شده است که درمان ارتودنسی با کوتاهی ریشه دندان ها همراه است. سوابق پزشکی و درمانی دقیق بیمار، بررسی عواملی که بیمار را در معرض خطر قرار می دهند، ارزیابی تصاویر رادیوگرافی برای پی بردن به تغییراتی که در ساختار ریشه دندان ها بوجود می آید.
و طراحی دقیق درمان و به کار گیری مکانیزم درست ارتودنسی می تواند بروز تحلیل ریشه دندان را تا حدودی کاهش دهد. ارزیابی های رادیوگرافیک در اواسط دوره درمان می توانند به شناسایی دندان هایی که در معرض خطر هستند کمک کنند و می توانند مشخص کنند کدام یک به دوره استراحت کافی نیاز دارند تا ترمیم عملکردی یا آناتومیک صورت بگیرند. درمان های بیشتر در بیمارانی که تحت تأثیر قرار گرفته اند باید با احتیاط انجام شوند و با کاربرد صحیح فشارهای بسیار سبک، در حالی که از جابجایی هایی که با تحلیل همراه هستند اجتناب می شود.










ثبت ديدگاه