در این نوشته می خوانید:
- 1 عوارض دهانی شایع ناشی از درمان سرطان و علل بروز آنها
- 2 مدیریت عوارض دهانی شیمی درمانی با دوز بالا و یا پیوند سلول های بنیادی
- 2.1 عوارض ناشی از شیمی درمانی با دوز بالا و پیوند سلول های بنیادی
- 2.2 مراقبت ویژه از ابزارهای دهانی در طول شیمی درمانی با دوز بالا و یا پیوند سلول های بنیادی
- 2.3 مراقبت از دندان ها و لثه ها در طول شیمی درمانی یا پیوند سلول های بنیادی
- 2.4 دارو و یخ برای پیشگیری و درمان موکوزیت ناشی از پیوند سلول بنیادی
- 2.5 به تعویق انداختن درمان های دندانپزشکی تا زمان بازگشت سیستم ایمنی بدن بیمار به حالت عادی
- 3 عوارض دهانی در سرطان دوم
- 4 عوارض دهانی که به شیمی درمانی یا پرتو درمانی مربوط نمی شود
- 5 عوارض دهانی و مشکلات اجتماعی
- 6 عوارض دهانی شیمی درمانی و پرتو درمانی در کودکان
عوارض و مشکلات دهان و دندانی در بیماران مبتلا به سرطان شایع هستند، بویژه افرادی که به سرطان های ناحیه سر و گردن مبتلا هستند. پیشگیری و کنترل عوارض دهانی سرطان و درمان های آن می تواند به ادامه روند درمان سرطان و بالا بردن کیفیت زندگی کمک کند. بیمارانی که درمان هایی دریافت می کنند که روی سر و گردن تأثیر می گذارند باید مراقب های آنها توسط یک تیم متشکل از پزشکان و متخصصان طراحی شود.
عوارض، مشکلات پزشکی جدیدی هستند که در طول یا بعد از یک بیماری، فرایند یا درمان رخ می دهند و باعث می شوند بهبودی دشوارتر شود. این عوارض ممکن است عوارض جانبی بیماری یا درمان باشند یا ممکن است دلایل دیگری داشته باشند. عوارض دهانی روی دهان تاثیر می گذارند.
بیماران مبتلا به سرطان، به دلایل متعددی، به شدت در معرض خطر عوارض دهانی قرار دارند، از جمله:
- شیمی درمانی و پرتو درمانی رشد سلول های جدید را کند یا متوقف می کنند.
این درمان های سرطان رشد سلول هایی که رشد سریع دارند، مانند سلول های سرطانی را کند یا متوقف می کنند. سلول های عادی در غشاء دهان نیز به سرعت رشد می کنند، بنابراین درمان های ضد سرطان می توانند مانع رشد آنها نیز شوند. این امر توانایی بافت دهان برای ترمیم خود، با ساخت سلول های جدید، را کند می کند.
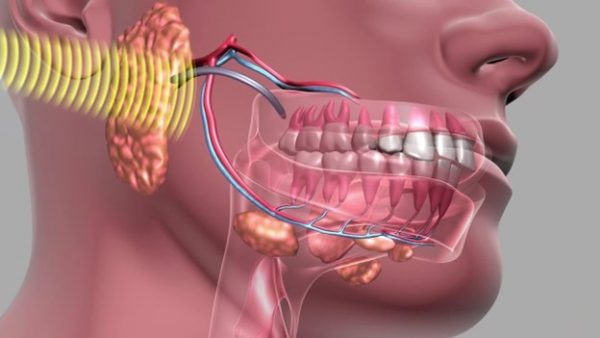
- پرتو درمانی ممکن است به طور مستقیم به بافت دهان، غدد بزاقی و استخوان ها آسیب وارد کند و باعث تحلیل رفتن آنها شود.
- شیمی درمانی و پرتو درمانی تعادل سالم باکتری های داخل دهان را به هم می زنند.
انواع مختلف باکتری ها داخل دهان وجود دارند. برخی از آنها مفید و برخی دیگر مضر هستند. شیمی درمانی و پرتو درمانی ممکن است باعث ایجاد تغییراتی در پوشش داخلی دهان و غدد بزاقی شوند، که بزاق تولید می کنند. این می تواند تعادل سالم باکتری ها را به هم بزند. این تغییرات ممکن است منجر به بروز زخم های دهان، عفونت و پوسیدگی دندان شوند.
گاهی اوقات به دلیل عوارض دهانی باید دوزهای درمان کاهش داده شوند یا درمان متوقف شود. مراقبت های پیشگیرانه قبل از آغاز درمان سرطان و درمان عوارض دهانی به محض ظاهر شدن، ممکن است از وخامت آنها بکاهد. هنگامی که عوارض کمتری وجود داشته باشد، درمان سرطان ممکن است بهتر عمل کند و ممکن است کیفیت زندگی شما افزایش پیدا کند.
بیمارانی که تحت درمان هایی قرار می گیرند که سر و گردن آنها را تحت تأثیر قرار می دهد، باید مراقبت های آنها توسط تیمی از پزشکان و متخصصان طراحی شود.
برای مدیریت عوارض دهانی، انکولوژیست با دندانپزشک شما همکاری نزدیک خواهد داشت و ممکن است شما را به متخصصان دیگر ارجاع دهد که در زمینه های مختلف آموزش دیده اند، از جمله: پرستار انکولوژی، متخصصین دندانپزشکی، متخصص تغذیه، متخصص گفتار درمانی.
اهداف مراقبت های دهان و دندان قبل، حین و بعد از درمان سرطان متفاوت هستند:
- قبل از درمان سرطان، هدف آماده شدن برای درمان سرطان، با درمان مشکلات موجود دهان است.
- در طول درمان سرطان، اهداف پیشگیری از عوارض دهانی و مدیریت مشکلاتی است که رخ می دهند.
- پس از درمان سرطان، اهداف حفظ سلامت دندان ها و لثه ها و مدیریت عوارض جانبی طولانی مدت سرطان و درمان آن هستند.
شایع ترین عوارض دهانی ناشی از درمان سرطان عبارتند از:
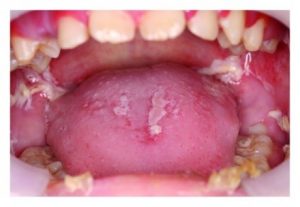
- موکوزیت دهان (التهاب غشاء مخاطی داخل دهان)
- عفونت
- مشکلات غدد بزاقی
- تغییر در حس چشایی
- درد
این عوارض می توانند منجر به بروز مشکلات دیگری مانند کم آبی و سوء تغذیه شوند.
عوارض دهانی شایع ناشی از درمان سرطان و علل بروز آنها
- درمان سرطان می تواند باعث بروز مشکلاتی برای دهان و گلو شود.
- عوارض شیمی درمانی
- عوارض پرتو درمانی
- عوارض ناشی از شیمی درمانی یا پرتو درمانی
- عوارض دهانی ممکن است در نتیجه خود درمان (مستقیم) یا عوارض جانبی درمان (غیر مستقیم) بروز یابند.
- عوارض ممکن است مزمن (کوتاه مدت) یا حاد (دراز مدت) باشند.
عوارض حاد عوارضی هستند که در طول درمان اتفاق می افتند و سپس از بین می روند. شیمی درمانی معمولاً باعث بروز عوارض حاد می شود که پس از پایان درمان بهبود می یابند.
عوارض مزمن عوارضی هستند که ماه ها تا سال ها پس از پایان درمان ادامه می یابند یا ظاهر می شوند. پرتو افکندن می تواند باعث بروز عوارض حادی شود، اما همچنین ممکن است باعث بروز آسیب دائمی به بافت شود که شما را در معرض خطر مادام العمر عوارض دهانی قرار می دهد. عوارض مزمن زیر ممکن است پس از پایان پرتو درمانی به ناحیه سر یا گردن ادامه پیدا کنند:
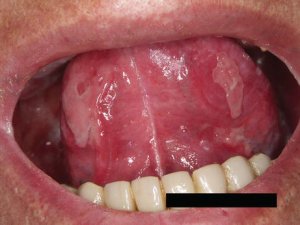
- خشکی دهان.
- پوسیدگی دندان.
- عفونت ها.
- تغییر حس چشایی.
- مشکلات داخل دهان و فم ناشی از تحلیل رفتن بافت و استخوان.
- مشکلات داخل دهان و فک ناشی از رشد تومورهای خوش خیم در پوست و عضله.
جراحی دهان یا دیگر اقدامات دندانپزشکی می توانند باعث بروز مشکلاتی در بیمارانی شوند که پرتو درمانی به ناحیه سر یا گردن داشته اند. مطمئن شوید که دندانپزشک در مورد سوابق پزشکی شما و درمان های سرطانی که دریافت کرده اید اطلاعات کافی دارد.
عوارض شیمی درمانی
عوارض دهانی ناشی از شیمی درمانی عبارتند از:
- التهاب و زخم های غشاء مخاطی داخل معده یا روده.
- خونریزی آسان داخل دهان.
- آسیب عصبی.
عوارض پرتو درمانی
عوارض دهانی ناشی از پرتو درمانی به ناحیه سر و گردن عبارتند از:
- فیبروز (رشد بافت فیبری) در غشاء مخاطی داخل دهان.
- پوسیدگی دندان و بیماری لثه.
- تحلیل بافت در ناحیه دریافت کننده اشعه.
- تحلیل استخوان در ناحیه دریافت کننده اشعه.
- فیبروز عضله در ناحیه دریافت کننده اشعه.
عوارض ناشی از شیمی درمانی یا پرتو درمانی
شایع ترین عوارض دهانی ممکن است با شیمی درمانی یا پرتو درمانی ایجاد شوند. این موارد عبارتند از:
- التهاب غشاء مخاطی داخل دهان.
- عفونت های داخل دهان یا عفونت هایی که از طریق جریان خون منتقل می شوند. آنها می توانند به سلول های سراسر بدن برسند و روی آنها تأثیر بگذارند.
- تغییر حس چشایی.
- خشکی دهان.
- درد.
- بروز تغییرات در رشد و تکامل دندان در کودکان.
- سوء تغذیه (عدم دریافت مواد مغذی کافی که بدن برای سالم بودن نیاز دارد) ناشی از عدم توانایی غذا خوردن.
- کم آبی بدن (عدم دریافت مقدار آب مورد نیاز بدن برای سالم بودن) ناشی از عدم توانایی نوشیدن.
- پوسیدگی دندان و بیماری لثه.
پرتو درمانی می تواند به طور مستقیم به بافت دهان، غدد بزاقی و استخوان آسیب وارد کند. در نواحی تحت درمان ممکن است اسکار ایجاد شود یا دچار فرسایش شوند. پرتو افکنی به کل بدن می تواند به غدد بزاقی آسیب دائمی وارد کند. این می تواند باعث تغییر طعم غذاها و خشکی دهان شود.
کندی روند بهبود و بروز عفونت از جمله عوارض غیر مستقیم درمان سرطان هستند. هم شیمی درمانی و هم پرتو درمانی می توانند تقسیم سلول ها را متوقف کنند و روند بهبود داخل دهان را کند نمایند. شیمی درمانی ممکن است تعداد گلبول های سفید خون را کاهش دهد و سیستم ایمنی (ارگان ها و سلول هایی که با عفونت و بیماری مبارزه می کنند) را ضعیف کند. این باعث می شود راحت تر دچار عفونت شد.
مدیریت عوارض دهانی شیمی درمانی با دوز بالا و یا پیوند سلول های بنیادی
در بیمارانی که پیوند دریافت می کنند، خطر ابتلا به بیماری پیوند در مقابل میزبان افزایش می یابد. ابزارهای دهانی در طول شیمی درمانی با دوز بالا و یا پیوند سلول های بنیادی به مراقبت ویژه نیاز دارند. مراقبت از دندان ها و لثه ها در طول شیمی درمانی یا پیوند سلول های بنیادی مهم است. ممکن است از داروها و یخ برای پیشگیری و درمان موکوزیت ناشی از پیوند سلول های بنیادی استفاده شود. ممکن است درمان های دندانپزشکی تا زمانی که سیستم ایمنی بدن بیمار به حالت عادی بازگردد به تعویق انداخته شوند.
عوارض ناشی از شیمی درمانی با دوز بالا و پیوند سلول های بنیادی
بیماری پیوند در مقابل میزبان (GVHD) زمانی رخ میدهد که بافت های شما به مغز استخوان یا سلول های بنیادی که از یک اهداء کننده گرفته می شوند واکنش نشان می دهند. علائم دهانی این بیماری عبارتند از:
- زخم هایی که قرمز هستند و دارای زخم باز می باشند، که ظرف مدت 2 تا 3 هفته پس از پیوند داخل دهان ظاهر می شوند.
- خشکی دهان.
- درد ناشی از ادویه ها، الکل، یا طعم دهنده (مانند نعنا موجود در خمیر دندان).
- مشکلات بلع.
- احساس سفتی در پوست یا پوشش داخلی دهان.
- تغییرات چشایی.
مهم است که این علائم درمان شوند زیرا آنها می توانند منجر به کاهش وزن یا سوء تغذیه شوند. درمان GVHD دهانی ممکن است شامل موارد زیر باشد:
- ژل ها، کرم ها، پودرها، یا دهانشویه های موضعی.
- داروهای ضد قارچ که از راه دهان یا از راه تزریقی مصرف می شوند.
- درمان پسورالن و اشعه ماوراء بنفش (PUVA)A.
- داروهایی که به غدد بزاقی کمک می کنند بزاق بیشتری تولید کنند.
- درمان های فلوراید.
- درمان هایی برای جایگزینی مواد معدنی از دست رفته دندان ها توسط اسیدهای موجود داخل دهان.
مراقبت ویژه از ابزارهای دهانی در طول شیمی درمانی با دوز بالا و یا پیوند سلول های بنیادی
موارد زیر می توانند در مراقبت و استفاده از پروتزهای مصنوعی دندانی، بریس ها و دیگر ابزارهای دهانی در طول شیمی درمانی با دوز بالا یا پیوند سلول های بنیادی کمک کنند:
- قبل از شروع شیمی درمانی با دوز بالا، باید براکت ها، سیم ها و نگهدارنده یا ریتینرها برداشته شوند.
- طی 3 تا 4 هفته نخست پس از پیوند، فقط هنگام غذا خوردن از دندان مصنوعی استفاده کنید.
- پزوتزهای مصنوعی دندانی را دو بار در روز مسواک بزنید و خوب آب بکشید.
- پروتزهای مصنوعی دندانی را در صورت عدم استفاده، در محلول ضد باکتری غوطه ور کنید.
- فنجان هایی که برای غوطه ور کردن پروتزهای مصنوعی دندانی استفاده می کنید را تمیز کنید و محلولی که پروتزهای دندانی مصنوعی را در آن غوطه ور می کنید را هر روز تعویض کنید.
- هنگام تمیز کردن دهان، پروتزهای مصنوعی دندانی یا دیگر ابزارهای دهانی را خارج کنید.
- مراقبت منظم دهانی 3 یا 4 مرتبه در روز با پروتزهای مصنوعی دندانی یا دیگر ابزارهای خارج دهان را ادامه دهید.
- اگر زخم دهان دارید، تا زمان بهبودی زخم ها، از استفاده از ابزارهای متحرک دهانی اجتناب کنید.
مراقبت از دندان ها و لثه ها در طول شیمی درمانی یا پیوند سلول های بنیادی
با پزشک یا دندانپزشک خود در مورد بهترین راه برای مراقبت از دهان خود در طول شیمی درمانی با دوز بالا و پیوند سلول های بنیادی صحبت کنید. مسواک زدن و نخ دندان کشیدن با دقت ممکن است به جلوگیری از عفونت بافت های دهان کمک کند. موارد زیر ممکن است به جلوگیری از عفونت و تسکین ناراحتی دهانی از ناحیه بافت ها کمک کند:
- 2 تا 3 مرتبه در روز دندان های خود را با یک مسواک نرم مسواک بزنید. مطمئن شوید که محل تماس دندان ها و لثه را مسواک می زنید.
- مسواک را هر 15 تا 30 ثانیه یک مرتبه زیر آب داغ بشویید تا فرچه آن نرم بماند.
- هنگام مسواک زدن 3 یا 4 مرتبه دهان خود را آب بکشید.
- از مصرف دهانشویه های حاوی الکل اجتناب کنید.
- از یک خمیر دندان دارای طعم ملایم استفاده کنید.
- بین دفعات استفاده اجازه دهید مسواک در هوای آزاد خشک شود.
- بر اساس دستورالعمل پزشک یا دندانپزشک خود نخ دندان بکشید.
- بعد هر وعده غذایی دهان خود را تمیز کنید.
- از سواب های فوم برای تمیز کردن زبان و سقف دهان استفاده کنید.
- از این موارد اجتناب کنید: غذاهایی که تند یا اسیدی هستند؛ غذاها و نوشیدنی های داغ.
دارو و یخ برای پیشگیری و درمان موکوزیت ناشی از پیوند سلول بنیادی
در صورت بروز آسیب دیدگی ناشی از شیمی درمانی یا پرتو درمانی، برای کمک به پیشگیری از بروز زخم های دهانی یا کمک به بهبود سریع تر دهان، ممکن است داروهایی تجویز شوند. همچنین، نگه داشتن تکه های یخ داخل دهان در طول شیمی درمانی با دوز بالا، ممکن است به پیشگیری از بروز زخم های دهان کمک کند.
به تعویق انداختن درمان های دندانپزشکی تا زمان بازگشت سیستم ایمنی بدن بیمار به حالت عادی
درمان های منظم دندانپزشکی، از جمله پاکسازی و پولیش کردن، باید تا زمانی که سیستم ایمنی بیمار پیوند شده به حالت عادی باز گردد، به تعویق انداخته شوند. پس از شیمی درمانی با دوز بالا و پیوند سلول های بنیادی، ممکن است 6 تا 12 ماه طول بکشد تا سیستم ایمنی بهبود یابد. در طول این مدت، خطر بروز عوارض دهانی زیاد است. در صورت نیاز به درمان های دندانپزشکی، آنتی بیوتیک ها و مراقبت های حمایتی انجام می شوند.
مراقبت های حمایتی قبل از فرایندهای دهانی ممکن است شامل دادن آنتی بیوتیک ها یا ایمونوگلوبولین G، تنظیم دوز استروئید، و یا تزریق پلاکت باشد.
عوارض دهانی در سرطان دوم
نجات یافته های سرطانی که شیمی درمانی یا پیوند دریافت کرده اند یا تحت پرتو درمانی قرار گرفته اند، در معرض خطر ابتلا به سرطان دوم در آینده قرار دارند. سرطان سلول سنگفرشی دهان شایع ترین سرطان دهانی دوم در بیماران پیوندی است. لب ها و زبان مناطقی هستند که بیشتر تحت تاثیر قرار می گیرند.
سرطان های دوم بیشتر در بیمارانی شایع هستند که به دلیل لوسمی یا لنفوم درمان تحت قرار می گیرند، بیماران مبتلا به میلومای چند گانه که با استفاده از سلول های بنیادی خودشان تحت پیوند سلول های بنیادی قرار گرفته اند، گاهی اوقات دچار پلاسماسیتوم دهان می شوند.
بیمارانی که پیوند دریافت کرده اند، اگر غدد لنفاوی متورم یا در نواحی بافت نرم توده هایی دارند، باید به پزشک مراجعه کنند. این می تواند نشانه سرطان دوم باشد.
عوارض دهانی که به شیمی درمانی یا پرتو درمانی مربوط نمی شود
برخی از داروهای مورد استفاده برای درمان سرطان و سایر مشکلات استخوانی با تجزیه یا از دست دادن استخوان در دهان مرتبط هستند. همچنین می توانند باعث بروز عفونت شوند. علائم شامل درد و ضایعات ملتهب در دهان هستند، جایی که نواحی استخوان آسیب دیده ممکن است خود را نشان دهند.
درمان ONJ (استئونکروز فک OsteoNecrosis of the Jaw) معمولاً شامل درمان عفونت و بهداشت خوب دهان است.
داروهایی که ممکن است باعث بروز ONJ شوند عبارتند از:
- بیس فسفونات Bisphosphonates: داروهایی که به برخی از بیمارانی داده می شوند که سرطان آنها به استخوان ها گسترش یافته است. آنها برای کاهش درد و خطر شکستگی استخوان استفاده می شوند. بیس فسفونات ها همچنین برای درمان هیپرکلسمی (کلسیم بیش از حد در خون) استفاده می شود. بیس فسفونات هایی که معمولاً استفاده می شوند عبارتند از زولدرونیک اسید zoledronic acid، پامیدرونات pamidronate و آلندرونات alendronate.
- دنوزماب Denosumab: دارویی که برای پیشگیری یا درمان برخی مشکلات خاص استخوانی استفاده می شود. دنوزوماب نوعی آنتی بادی مونوکلونال است.
- مهارکننده های رگ زایی: داروها یا موادی که مانع تشکیل عروق خونی جدید می شوند. در درمان سرطان، مهارکننده های رگ زایی ممکن است از رشد عروق خونی جدیدی که تومورها برای رشد به آنها نیاز دارند، جلوگیری کنند. برخی از مهارکننده های رگ زایی که ممکن است باعث ONJ شوند، عبارتند از بواسیزوماب bevacizumab، سونیتینیب sunitinib و سورافنیب sorafenib.
برای تیم مراقبت های سلامتی مهم است که بدانند آیا بیمار تحت درمان با این داروها قرار گرفته است یا خیر. سرطانی که به استخوان فک گسترش یافته است می تواند شبیه ONJ به نظر برسد. برای یافتن علت ONJ ممکن است بیوپسی (نمونه برداری) نیاز باشد.
ONJ یک بیماری شایع نیست و در بیمارانی که بیس فسفونات ها یا دنوزوماب را به صورت تزریقی دریافت می کنند، اغلب بیشتر از بیمارانی که آنها را به صورت خوراکی مصرف می کنند، بروز می یابد. مصرف بیس فسفونات ها، دنوزوماب یا مهارکننده های رگ زایی خطر ONJ را افزایش می دهند. خطر ONJ زمانی که مهارکننده های رگ زایی و بیس فسفونات ها با هم استفاده می شوند بسیار بیشتر است.
موارد زیر نیز ممکن است خطر ابتلا به ONJ را افزایش دهند:
- کشیدن دندان
- استفاده از پروتزهای مصنوعی دندانی که به خوبی قرار نمی گیرند.
- داشتن میلومای چند گاه
بیماران مبتلا به متاستازهای استخوانی، ممکن است با غربالگری و درمان مشکلات دندانی قبل از آغاز درمان با بیس فسفونات یا دنوزوماب، خطر ONJ را کاهش دهند.
درمان ONJ
درمان ONJ ممکن است شامل موارد زیر باشد:
- برداشتن بافت عفونی، که ممکن است شامل استخوان باشد. ممکن است از جراحی با لیزر استفاده شود.
- صاف کردن لبه های تیز استخوانی که بافت روی آن از بین رفته است.
- استفاده از آنتی بیوتیک برای مبارزه با عفونت.
- استفاده از دهانشویه های دارویی.
- استفاده از داروی ضد درد
در طول درمان ONJ، باید به مسواک زدن و نخ دندان کشیدن دندان ها بعد از غذا ادامه دهید تا دهان خود را بسیار تمیز نگه دارید. بهتر است در طول مدتی که ONJ در حال بهبود است، از مصرف تنباکو خودداری کنید.
شما و پزشکتان می توانید تصمیم بگیرید که آیا باید استفاده از داروهایی که باعث ONJ می شوند را، بر اساس تأثیری که بر سلامت عمومی شما دارد، متوقف کنید.
عوارض دهانی و مشکلات اجتماعی
مشکلات اجتماعی مربوط به عوارض دهانی می توانند سخت ترین مشکلاتی باشند که بیماران سرطانی با آنها مواجه می شوند. عوارض دهانی روی غذا خوردن و صحبت کردن تأثیر می گذارند و ممکن است باعث شوند نتوانید یا تمایلی به غذا خوردن در کنار دیگران یا صرف ناهار بیرون از منزل نداشته باشید. بیماران ممکن است ناامید، گوشه گیر یا افسرده شوند و ممکن است از افراد دیگر دوری کنند. برخی از داروهایی که برای درمان افسردگی استفاده می شوند را نمی توان استفاده کرد زیرا می توانند عوارض دهانی را بدتر کنند.
آموزش، مراقبت های حمایتی و درمان علائم برای بیمارانی که مشکلات دهانی مرتبط با درمان سرطان دارند مهم است. بیماران از نظر درد، توانایی تحمل و پاسخ به درمان، به دقت تحت نظر قرار دارند. مراقبت های حمایتی از سوی تیم درمان و خانواده می توانند به بیمار کمک کنند تا عوارض سرطان و عوارض آن را تحمل کنند
عوارض دهانی شیمی درمانی و پرتو درمانی در کودکان
کودکانی که شیمی درمانی یا پرتو درمانی با دوز بالا در ناحیه سر و گردن را دریافت می کنند ممکن است رشد و تکامل دندانی طبیعی نداشته باشند. دندان های جدید ممکن است دیر ظاهر شوند یا اصلاً ظاهر نشوند، و اندازه دندان ممکن است کوچکتر از حد طبیعی باشد. سر و صورت ممکن است به طور کامل رشد نکنند. تغییرات معمولاً در دو طرف سر یکسان است و همیشه قابل توجه نیستند.
درمان ارتودنسی برای بیماران با این زائده های دندانی و عوارض جانبی مربوط به رشد در حال بررسی است.








ثبت ديدگاه